拡大新生児マススクリーニング検査(PIDスクリーニング検査)について
監修:鹿児島大学大学院 医歯学総合研究科
小児科学分野 准教授
西川 拓朗 先生
鹿児島県における重症複合免疫不全症(SCID)の拡大新生児マススクリーニング検査
Q1. 拡大新生児マススクリーニング(NBS)検査とは何でしょうか。
放置すると命にかかわったり障害を残したりするような疾患を、新生児期に診断することを目的に、日本では1977年から公費による新生児マススクリーニング(NBS;Newborn screening)検査が行われています。これに対して、公費のNBS検査では対象外となっている疾患を見つけるために行われるのが、拡大NBS検査です。
鹿児島県では、2020年8月からライソゾーム病5疾患を対象に拡大NBS検査を開始し、さらに2022年8月からは重症複合免疫不全症(SCID;Severe combined immunodeficiency)及び脊髄性筋萎縮症(SMA;Spinal muscular atrophy)が対象疾患に追加されました(図1)。拡大NBS検査の実施は任意であり、検査には保護者の同意が必要で、検査費用も自己負担です。費用は自治体によって異なり、鹿児島県では約1万円となっています。
図1:鹿児島県におけるNBS検査
Q2. 重症複合免疫不全症(SCID)を検査対象とするメリットを教えてください。
SCIDの患児は生まれつき免疫細胞がつくられないため、ささいな感染症でも重症化する可能性があり、根治的な治療法である造血細胞移植を行わなければ生後1歳を超えた生存が難しいと言われています。感染症を罹患しており、生後3.5ヵ月を超えて造血細胞移植を実施した患児の5年生存率が約50%である一方、感染症を罹患しておらず、生後3.5ヵ月以下で造血細胞移植を実施した患児の5年生存率は約90%と報告されています1)。そのため、生後早期(3、4ヵ月)の感染症罹患前にSCIDと診断し適切な治療を受けることが求められます。また、ロタウイルスワクチンなどの生ワクチンの接種により、時に致死的な経過をとる場合があるため、拡大NBS検査によるSCIDの早期診断・早期治療が重要です。
Q3. 鹿児島県でSCIDの拡大NBS検査が導入された経緯を教えてください。
公費のNBS検査の実施機関である鹿児島県民総合保健センター(以下、保健センター)より当科にSCIDの拡大NBS検査の導入をご相談いただいたことを契機に、導入を検討しました。当科では、SCID唯一の根治治療である造血細胞移植を行っています。検査実施機関と陽性例のフォローアップを行う医療機関が連携して検査の体制づくりを進められたことが、導入実現の要因の一つだったと思います。
導入に向けての最初のステップは、公費のNBS検査で用いた乾燥ろ紙血の残余検体を使用する許可を鹿児島県から得ることでした。承認されるまで、保健センターの先生方が県庁に何度も足を運び、SCIDにおける早期診断・早期治療の重要性を説明してくださいました。また、愛知県ではすでに2017年からSCIDの拡大NBS検査が行われており、その他の自治体においてSCID検査導入の検討・準備が進んでいたことも後押しになったと思います。
もう一つ、保護者からの同意取得と新生児の採血を行う分娩施設の理解・協力を得ることも必要です。保健センターの先生方と一緒に鹿児島県産婦人科医会や分娩件数の多い産科施設に行き、検査の意義や重要性に加え、陽性例のフォローアップは当科で責任を持って行うことを繰り返し説明しました。また、保護者説明用のリーフレットを作成し、各分娩施設に配布しました(図2)。拡大NBS検査の実施は、分娩施設側にとっては仕事が増えることになりますが、子どもたちの未来のために必要な検査であることを理解いただき、快く協力してくださいました。2023年12月現在、県内における97.6%の分娩施設(41施設のうち40施設)が拡大NBS検査の実施機関に登録されており、県内のほぼ全ての分娩施設で検査できる体制を整えています。
図2:保護者向け拡大NBS検査リーフレット
Q4. 拡大NBS検査の流れと、検査実績を教えてください。
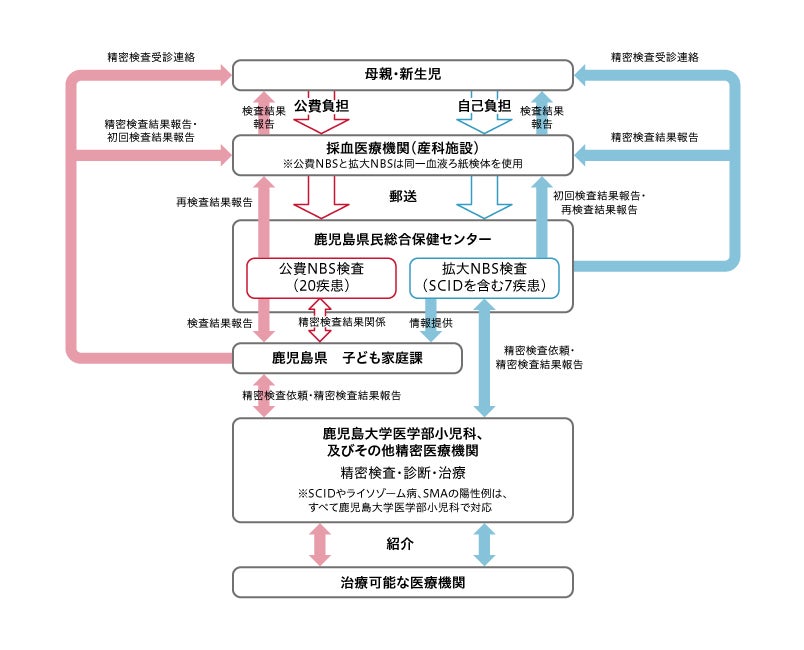
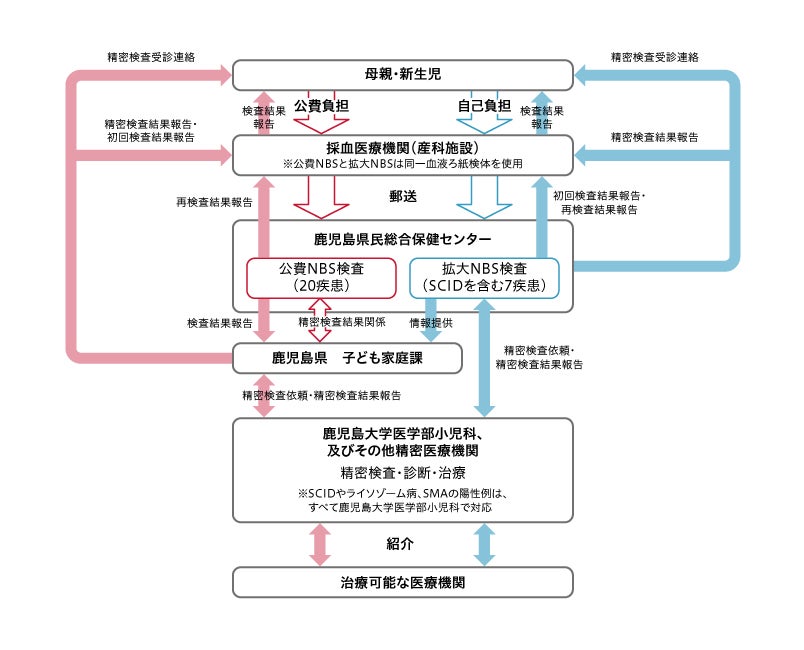
分娩施設で採血した検査ろ紙は全て検査機関である保健センターに送付され、陽性例が検出された場合は、保健センターから当科の担当医と保護者に直接連絡が入る流れになっています(図3)。公費のNBS検査に関しては当院以外の医療機関でも陽性例のフォローアップを行っていますが、拡大NBS検査の7疾患に関しては陽性例のフォローアップは全て当科で対応しています。
図3:鹿児島県におけるNBS検査の流れ
監修:鹿児島大学大学院 医歯学総合研究科 小児科学分野 准教授 西川 拓朗 先生
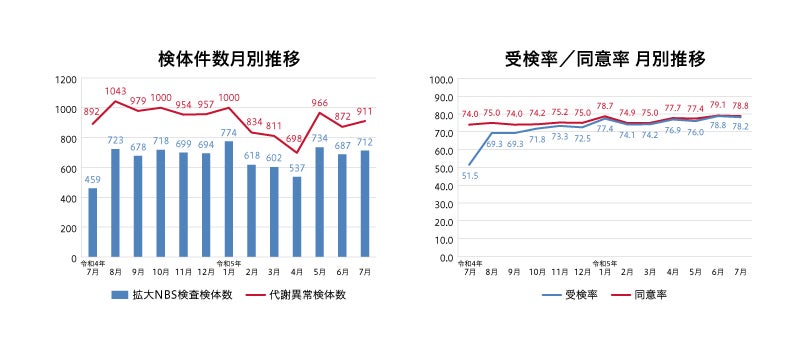
2022年7月から2023年7月末までの約1年間に県内で拡大NBS検査を受けた新生児は8,635人で、受検率は約70%でした(図4)。SCID検査の要精密検査例は5例で、うち4例は超低出生体重児などの偽陽性でした。ただし、1例はX連鎖SCIDの確定診断に至り、造血細胞移植を行いました。
図4:鹿児島県の拡大NBS検査における検体件数の推移及び受検率/同意率の推移
監修:鹿児島大学大学院 医歯学総合研究科 小児科学分野 准教授 西川 拓朗 先生
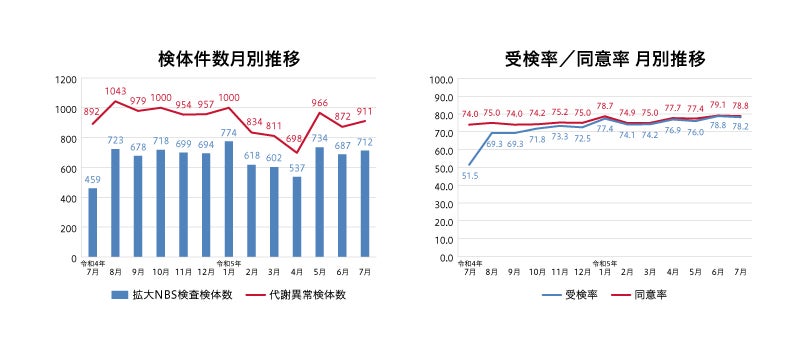
2022年7月から2023年7月末までの約1年間に県内で拡大NBS検査を受けた新生児は8,635人で、受検率は約70%でした(図4)。SCID検査の要精密検査例は5例で、うち4例は超低出生体重児などの偽陽性でした。ただし、1例はX連鎖SCIDの確定診断に至り、造血細胞移植を行いました。
図4:鹿児島県の拡大NBS検査における検体件数の推移及び受検率/同意率の推移
Q5. SCID陽性児の診断と治療について教えてください。
注:本症例については、臨床症例の一部を紹介したもので、全ての症例が同様の経過を示すわけではありません。
県内で初めて拡大NBS検査によりSCIDと診断したのは、妊娠38週1日に体重3,072gで出生した男児です。帝王切開であったため日齢8日に3,140gで退院したのですが、拡大NBS検査でTRECが0コピー/105cells(基準値:565コピー/105cells以上)と判明し、日齢11日で当科を受診されました。血液検査でT細胞とNK細胞の欠損を確認し、即日入院となりました。なお、確定診断にあたって、B細胞上のγc鎖の発現を調べるフローサイトメトリーなど詳細な遺伝子検査に関しては、東京医科歯科大学やかずさDNA研究所に依頼しました。
患児のご家族は、初めてのお子さんが重い病気だと診断され、大変ショックを受けておられましたが、検査をしていなければ重症感染症罹患後に診断されていただろうと説明し、「検査を受けていたから、お子さんは救われたんですよ」と励ましました。入院中は感染症予防のためクリーンルームに入室していただき、お母さんと一緒に大切に患児を育てていきました。母乳はサイトメガロウイルス感染のリスクとなるため人工乳とし、生後1ヵ月から抗菌薬の投与や免疫グロブリン補充療法などの感染管理を行いました。並行して造血細胞移植の準備を進め、生後3ヵ月時にブスルファンとフルダラビンによる移植前処置を実施した後、造血細胞移植を行いました。移植後は移植片対宿主病(GVHD)の症状として肺炎が認められましたが、ステロイド投与により改善しました。他に合併症はなく、移植から1ヵ月後にはドナー由来のT細胞、NK細胞の増加が確認でき、生後7ヵ月の2023年10月に無事退院となりました(図5)。現在は月1回の通院をお願いしていますが、今後は徐々に通院の間隔をあけていき、いずれは健康なお子さんと同じように生活していただけると思います。
図5:県内で初めて、無症状でSCIDと診断した症例の治療と経過
Q6. 拡大NBS検査の課題について、お考えをお聞かせください。
超低出生体重児では、SCIDの診断マーカーであるTRECとKRECの値が低く出る傾向にあり、精密検査が必要となる可能性が健常児より高くなっています。しかし、鹿児島県では超低出生体重児などのハイリスク新生児は、県唯一の総合周産期母子医療センターである鹿児島市立病院で入院治療が行われているため、移動できる状況になく、当科で精密検査を受けていただくのは容易ではありません。超低出生体重児の精密検査をどうするか、市立病院の先生方と相談しながら検査体制を整備していきたいと考えています。
また、受検率の向上も課題の一つです。分娩施設の看護師によると、検査を受けるかどうかは費用の問題よりも、「同部屋のママさんに受ける人が多いから自分も受けよう」という感覚の方が多いのではないかとのことでした。拡大NBS検査を受けるべきなのかどうか、ご自身では判断がつかない保護者も多いのではないかと思います。費用はかかりますが、大切な赤ちゃんへの「最初のプレゼント」としてぜひ検査を受けていただけるよう、新生児の保護者に対する啓発活動に力を入れていく必要性を感じています。
今回、拡大NBS検査を契機に診断に至ったSCID患児の造血細胞移植を初めて経験しました。無症状での移植の成績が良いことは頭では理解していましたが、実際、重症感染症罹患後の移植と比べて経過が非常に安定しており、改めて拡大NBS検査はSCID患児に最適な治療を提供するための重要なツールだと実感しています。2020年以降は実施エリアが全国に広がってきており、ニュースや新聞などでも当科をはじめとする成功事例が報道されています。まだSCID検査を導入されていない地域の先生方には、ぜひ自治体や産婦人科の先生にアピールして、いち早く導入を検討いただきたいと思います。
参考文献
- Pai SY, et al.: N Engl J Med. 2014; 371(5): 434-446.